認知症は、「知的障害・発達障害・自閉症のあるなし」に関係なく誰もが発症する可能性があります。
知的障害者は認知症になりやすく、それも比較的若い年齢で発症しやすいといわれています。しかし知的障害者が認知症になった場合、一般的な認知症の検査はできませんから、その発見は遅れがちになります。
また本当は認知症ではないのに認知症と間違われる場合、またその逆で、認知症なのに他の病気と間違われる場合もあり、診断はとても難しいとされます。
認知症の薬を飲んだら症状が悪化したというも聞きます。
どうしてそのようなことが起きるのでしょうか。
この記事は、知的障害者の親である私が本や記事を読んで学んだことを、私自身のアプトプット用に書いたものです。私のように、知的障害者と認知症の関係に興味がある方は読んでくださると嬉しいです。
※主に知的障害のある自閉症の方を想定して書いています。
知的障害者の認知症

知的障害者の認知症支援に遅れている日本
知的障害者が認知症になることは、日本では一般的にはあまり知られていません。障害福祉の現場でさえ、知らない人がまだ多いようです。アメリカでは早くから知的障害者の認知症が知られていて国家戦略として研究されています。
米国の「アルツハイマー病国家プロジェクト法 」 では,「知的障害者と認知症支援国家作業グループ(NTG)」が設置され,知的障害者の認知症の研究が始動していることからもうかがえる
このように知的障害者の認知症が課題として取り上げられる理由は,大別して 3 点挙げられる
第 1 に,知的障害者,特にダウン症候群の人は,認知症罹患率は知的障害がない人に比べて高く,また早期に罹患する事実が明らかになってきたこと
第 2 に,一般の人と比較して知的障害者の認知症の発見が困難であること第 3 に,認知症に罹患した知的障害者に対する明確な支援の方法が確立していないことである
引用元:知的障害者の認知症の特徴と支援について
日本においても厚生労働省が主導で行っている認知症施策推進総合戦略「新オレンジプラン」など、一般の人の認知症については国の施策として行われています。
ただ、この中に知的障害と認知症のある人への言及はありません。(略)
国や自治体に作成義務がある「障害者計画」においても知的障害のある人の認知症についての言及はほぼ見ることはできません。
引用元:知的障害と認知症

NTGは2010年後半に組織されたそうですよ
日本は2024年の現在もこの状態です
NTGの背景と歴史
引用元:NTGの歴史
NTG の目的。国家タスク グループは、NAPA(国家アルツハイマー病プロジェクト法) の取り組みを補完し、認知症を患った知的障害者とその家族の懸念とニーズが、この国家戦略の一部として考慮されるようにすることを任されました。連邦政府の取り組みを補完するために、NTG は、認知症を患った知的障害者に質の高いケアを提供するためのより具体的な情報と実践モデルを求める無数の要望に対応するよう求められました。
認知症知的障害者の数
令和4年度全国知的障害児者施設・事業実態調査によりますと、認知症診断済と疑いの合計は2944人となり全体の2%となります。これを多いと見るか少ないと見るかは、認知症を発症するのは50歳以降が多いですから、年齢が比較的高い事業所では認知症を疑う人が多いのではないでしょうか。
医師により認知症と診断されている人数は全体の0.79%(1,152人)であり,前年度の0.82%から微減している。また,その内ダウン症の割合が30.2%と高くなっており,ダウン症は認知症発症に関連すると推測される。(略)
引用元:令和4年度 全国知的障害児・者施設・事業実態調査報告書
医師以外の家族・支援員等が認知症を疑う人数は全体の1.23%(1,792人)であり,前年度の1.25%(1,974人)から微減している。また,前述同様,その内ダウン症の割合が24.8%と高い数値を示していた。
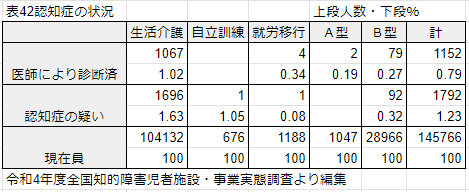

またこのデータは、日本知的障害者福祉協会会員事業所4,519か所に調査票を送付し、事業所単位の【調査票A】は3,152か所(回収率69.7%)、事業利用単位の【調査票B】は3,174か所(回収率70.2%)からの回答のため、日本の全ての障害福祉事業所のデータではないため、実際はもっと多いのではないかと予想されます。
認知症知的障害者の課題

では知的障害者が認知症になった又は疑われる場合、どのような問題があるのでしょうか。
認知症の発症が早い
一般の高齢者の認知症では若年性認知症を除けば、高齢で認知症になることが多いですが、知的障害者の認知症の場合は、発症年齢が早いという研究論文があるといいます。
早い人だと50~60代で発症する人もいて、40代から予兆の可能性もあります(参考:のぞみの学園ニュースレター69号)
発症に気づかれない
知的障害者や自閉症の人は、もともと認知機能(理解、判断、論理などの知的機能)が弱いといわれています。そのため、認知症になっていても気づかれないことが多く、支援者や家族に気づかれずに不適切な支援をされてしまうことがあります。
認知症のためにできなくなっているのに「甘えている」「さぼっている」「やる気がない」と誤解され、不適切な支援に繋がっていたケースも少なくない。
引用元:知的障害と認知症
身体機能の低下や精神機能の低下による重度化が問題です。
引用元:国立のぞみの園ニュースレター61号
代表的な身体機能低下としては、嚥下機能や下肢機能の低下があげられ、喉詰めや誤嚥性肺炎のリスクの増加や、下肢機能の衰えは歩行困難を招き、転倒による骨折のリスクを高め、車椅子の導入につながります。
精神機能の低下は生活全般の不活性や新たな行動問題を招き、最近はその原因として認知症の罹患があげられることも少なくありません。更に、高齢化により様々な疾病の罹患率も上がり、通院や服薬管理等、支援者の負担も増えていきます。


他の病気と認知症の区別がつきにくい
認知症になっているのに他の病気と間違われる、また逆に他の病気なのに、認知症と間違われることがるといいます。それほど診断が難しいのが認知症だといえます。
そもそも知的障害のない一般の認知症ですら、その誤診率は40%といわれています。
認知症の原因となる疾患は、アルツハイマー病以外に70以上もあります。初期症状が似ている疾患も多く、専門医でも診断に悩むケースが少なくないのです。
レビー小体型認知症の初期症状はうつ症状を示すことも多く、うつ病の診断が出ることもあり、幻視や幻聴の症状から統合失調症、精神病と誤診され、抗うつ薬を処方されている患者さんも少なくない。
引用元:認知症の誤診率は4割!?誤診を防ぐ手法が慶應大学の研究で判明
引用元:実はレビー小体型認知症の患者さんは多いにもかかわらず、誤診が多い
引用元:“誤診”される認知症 適切な治療を受けるには



知的障害のない認知症者でさえ、誤診されやすいのですね
認知症と間違われやすい病気に
糖尿病・うつ病・甲状腺低下症・統合失調症・多発性硬化症・せん妄・脳炎などがあります。
認知症の前に、他の疾患の可能性を潰す
認知症を間違われやすい「糖尿病」の症状には、倦怠感があって動作効率・作業効率が下がってしまうことがある。また血糖が高くなる→下げるために水がほしくなる→喉が渇く→水をたくさん飲む→排尿量・回数が増える→トイレの失敗が出てくることもある→できていたことができなくなり「認知症」を疑われる。
若い内に作業効率がおちてくると「認知症」ではなく、統合失調症の可能性もある。
今までできていたことができなくなったり、行動力や積極性がなくなってきたときに「認知症では」と疑われることも多いようですが、認知症ではない疾患の場合もあり「何かいつもと違う」と思ったときには、疑う順番として
引用元:高齢化する知的障がいのある人の退行性変化とその対応ポイント すごく勉強になりました!
①身体的疾患がないか
②精神的疾患がないか
③心因性の疾患がないかと潰していくことが大事
・支援者側が「何かいつもと違う状態」を、いつからどうなったのかの情報を、医療スタッフに伝えることで病気が見つかるケースがある
・受診前には、その人の障害特性によっての伝え方・環境作りを伝えておくと診察がスムーズに進みやすい
認知症が疑われる際の確認事項
引用元:知的障害と認知症
①身体面の問題
②感覚面の問題:視覚・聴覚などの変化
③メンタルヘルスの問題:精神的な疾患
④虐待:身体的・経済的・心理的・性的虐待・ネグレクト
⑤ライフイベントの影響
⑥劣悪な環境による影響



認知症以外の可能性もあるということですね
認知症と痛み
知的障害者の人が「何かいつもと違う」と感じたときには、まずは「痛みがないかを考える」ことが重要だとされます。これは認知症に限らず、知的障害のある自閉症の人にも当てはまることです。
認知症による脳の病変部位により、体のどこに痛みがあるのかを十分に考えられないことや、痛みがあってもそれを言葉にできないこともあります。
引用元:知的障害と認知症
痛みを和らげようとして、
- 頭をたたく
- 腕や手の甲を噛む
- 体をゆする
- 動いたり、逆にじっとして動かなくなったり
- 触れられることに敏感になる
- 他害が出る
- 寝返りをうたずに同じ姿勢で寝続ける
- 夜間の痛みのため歩き回る など
表情スケール
痛みの確認には、文字や表情スケールが使われることが多いですが、認知症や知的障害がある場合は、絵に描かれた顔の判別が難しくなることもあり、適当に示したり、今まで通りに示したりして、本当の意思表示とは違うことがあるといいます。(参考:知的障害と認知症)
そのため、支援者や家族が最近の様子から想像することが求められます。


認知症とてんかん発作
知的障害があると、てんかんを持ちやすいといわれ、幼い頃に脳波検査をする人も多いと思います。今まで、てんかん発作がなった人でも、認知症になったことで発症する場合があるといいます。
認知症の発症から2~3年後にてんかんを発症することがあり、特にダウン症候群のある人では、てんかんの合併は約4分の3にもおよぶと言われています。さらにてんかんの合併があると、全身状態の急速な悪化をきたすことがあります。
引用元:知的障害と認知症
認知症治療の困難さ


一般的に知的障害がなくても、認知症の診断と治療は難しいとされています。
症状や進行に個人差が大きい
脳の疾患は個人差が大きいと言われています。同じ脳の障害である自閉症と似ていますね。
認知症の症状や進行は個人差が非常に大きいことから、どの種類の認知症であるか、またその認知症の症状や経過 一般化されている症状が当てはまらないこともあります。(略)
ただし先にも触れたように、認知症は個人差が大きいため、予測や計画を立てたとしてもその通りに行くとは限らないことには留意が必要です。
引用元:知的障害と認知症
複数の認知症タイプを併発する
認知症の薬を飲んだら状態が悪化した、薬をやめたら症状が良くなったといわれることがあるのは、私も聞いたことがあります。その理由は、複数のタイプの認知症を併発しているからと言われています。
はじめにアルツハイマー型を発症し、そのあとレビー小体型を発症した場合、症状にあわせて違う薬を処方しなければいけないが、月に1度会うか会わないかの医師がその変化に気づくことは難しく、いつものアルツハイマー型の薬を増量したことにより、症状が悪化することがある。(参考:40代からの認知症予防)
他の病気の薬が認知機能を下げている
認知症以外の病気の薬が認知機能を下げている場合もあり、これらの薬をやめたことで認知機能がよくなることもあるといいます。
認知機能に影響を及ぼす薬は、それほど特殊なものではありません。入手しやすいものとしては、ドラッグストアでも入手できる風邪薬、花粉症の薬、胃酸分泌を抑える薬、咳止めの薬、睡眠改善薬が挙げられます。(略)
医師が処方する薬にも、認知機能に影響を及ぼす薬があります。抗コリン薬、抗精神病薬、抗うつ薬、睡眠薬、抗不安薬、抗てんかん薬、抗パーキンソン薬、ヒスタミンH2受容体拮抗薬、ステロイド、非ステロイド性抗炎症薬、循環器系治療薬、抗菌薬の中には、認知機能に影響を及ぼす薬があります。(略)
痛みに対する薬の中にも、認知機能に影響を及ぼす薬があります。比較的新しい薬としては、プレガバリン、トラマドール、デュロキセチンなどが最近、痛みに対してよく使用されていますが、これらは総じて認知機能に影響を及ぼす可能性があります。認知機能の改善を優先してこれらの薬を減量や中止することについては、痛みを強めるのではないだろうかと不安になるかもしれません。しかし中止しても痛みが強まることはなく、物忘れがよくなることを多く経験します。
引用元:第14回 薬剤性の認知機能障害について
特にヒスタミンH2受容体拮抗薬(H2ブロッカー)はレビー小体型認知症に使うと幻覚や幻視がひどくなります。また、プロトンポンプ阻害薬(PPI)は認知症に限らず、体中のプロトンポンプを止めてしまうので脳の働きが落ちてしまい、胃酸の分泌も止められてしまうので、マグネシウム、鉄、カルシウムの吸収が悪化します。そのうえ、胃酸の分泌が抑えられることにより、胃での殺菌機能が弱まり腸まで細菌が運ばれてしまって、SIBO(小腸内細菌増殖症)になることも少なくありません
引用元:40代からの認知症予防
知的障害者の認知症診断

では知的障害者の認知症診断はどうされているのでしょうか。
中重度の知的障害の場合、一般高齢者と同じく、長谷川スケールのような一般的な検査はできません。知的障害者用の認知症診断尺度があります。
知的障害者の認知症診断には
①日本語版DSQⅡD(知的障害者用認知症判別尺度)
②日本語版NTG-EDSD(知的障害者用認知症チェックシート)
③ICF本人状況整理シート
④CTやMRIの画像診断
本人に頼るのではなく、日頃支援している支援者、家族によって定期的にチェックしていく方法がとられているようです。
DSQIIDとは
「DSQIID」とは、イギリスで開発された知的障害者用認知症判別尺度です。
本人が直接行うのではなく、本人と6か月以上かかわりがある家族・支援者が判断して項目に回答していくものです。
- 第Ⅰ部「最も能力が高かった時の状態に関する3項目」
- 第Ⅰ部は参考情報としての3項目なので判別する際の点数にカウントしません
- 第Ⅱ部「認知症に関する行動や症状に関連する43項目」
- 「元々そうである」「該当しない」を0点
- 「元々そうであったが低下してきた」「新しい症状である」を1点
- 第Ⅲ部「全般的な変化に関する10項目」で構成
- Ⅱ部とⅢ部の合計が20点以上となると“認知症が疑われる”と判別する尺度になります
- DSQIIDの評価者は、少なくとも半年以上調査対象者の日常を知っていて、対象者の行動の変化を認識している人
- 特に研修の受講等を必要としないため、多くの施設や家庭でも活用できる尺度
ベースラインの重要性
ベースラインとは、知的障害のある人の元々の認知機能を表し、健康な時にその人がどう行動・反応するかを示すものです。そして変化のあったときに振り返って再確認することが必要で、1度限りの評価では判断できないとされています。(参考:知的障害と認知症)
ダウン症の人では30歳までに取ることが推奨され、30~50歳の間は2年毎、50歳以上は毎年行う必要があります。
定期的に評価しておくことで、例え支援員が入れ替わっても客観的な指標として役に立ちます。
国立のぞみの園では
重度の知的障害の入所施設である国立のぞみの園では、2011年度から毎年1月に利用者の認知症罹患者についての実態調査を開始。当時の罹患者は30人だったが、2019年1月時点では35人、割合でみると利用者5〜6人にひとりが発症している状況。
2016年から早期発見を目的に、全入所利用者を対象に実施。毎年1回DSQIIDを活用することで、個別の経年変化を知ることができた。
認知症と診断されている40人のうち、2年分のデータに欠損がなかった30人を対象に、1点のついた項目、すなわち「元々そうであったが低下した」、「新しい兆候である」「はい」にチェックがついた項目を分析しました。
引用元:国立のぞみの園ニュースレター61号
その結果、2017年で最も多かったのは「全体的に疲れて見える」63.3%、次いで「動作が遅くなってきた」56.7%でした。これらの項目は2018年でも43.3%、56.7%と一定数確認されました。
また、該当者が30.0%以上いた項目をまとめてみたところ、2017年が9項目、2018年が10項目確認されました。そのうち「全体的に混乱しやすくなった」「全体的に忘れっぽくなってきた」等8項目は、共通して確認されました。
そしてこれらの項目を整理し、「情緒が不安定になる」「今までにできていたことができなくなる」「活力が低下した印象を受けるようになる」「動作が緩慢になる」の4つのカテゴリーを導き出すことができました。こうした兆候が見られたときには認知症を疑いつつ、支援方法や支援計画を見直していくことの必要性が示唆されました。
知的障害者の認知症支援


認知症の告知
知的障害と認知症によると、認知症の本人への告知はデメリット・メリットを考慮して、決定することが望まれ、はじめから「理解できない」「動揺させてしまう」と決めつけないことが本人の権利擁護のためにも必要と書かれています。
周りの利用者への説明
また知的障害者はグループホームや入所施設で共同生活をしていることが多く、認知症の症状で今までと違うような人になり周りの利用者が疑問に思う、怖いと思うこともあります。そのためそれが「病気のせいであること」を説明しておくことが必要だと書かれています。
ライフストーリーワーク
認知症は言ってみれば記憶が後退していくものです。新しいことから徐々に忘れていくという経過をたどるため、現在本人が、これまでの人生のどの時代にいるのか見立てをして、その時代に合わせた支援や対応をすることにより、本人が心地よさを覚える可能性が高まるとされます。
ただ障害者支援施設に対する調査を行っていく中で「これまでの生活歴がよくわからない」「先ばかり見ていて過去を振り返るという考えが薄かったため生活歴の情報を得て記録をあまりしていない」といった発言が少なくないことがわかってきました。
引用元:知的障害と認知症
生活歴記録のポイントは5W1Hを明確にし、大きなイベント中心ではなく、日常生活での本人の好みや習慣を記録しておくことが大変重要なのだそうです。



これは親もできることがありますね。イベントや日常の写真、本人が作った作品など、私も大量に保存しています。
知的障害者施設の認知症ケア
国立のぞみの園では2022年から認知症・認知症が疑われる障害者に「認知症ケアプログラム」を導入しているそうです。その一部をまとめました。
知的障害者の支援には支援者の主観ではなく、客観的な指標を使い支援しているようです。
- NPI-NH
- 認知症による行動・心理症状の状態を確認する検査
- 妄想・幻覚・興奮・うつ・不安・多幸・無関心・脱抑制・易刺激性・異常行動・夜間行動・食行動の計12 項目で構成
- 氷山モデル
- 氷山モデルは、自閉症の人の様々な行動を水面上の一角に例え、その部分ではなく水面下の要因に着目する視点。(参考:気になる行動には理由があります(氷山モデルで考える))
- ライフストーリーワーク
- 認知症高齢者にも広く導入されていて、認知症ケア学会等でも複数の研究報告がなされている。
- 知的障害者を対象にした先行研究も存在しており「中年期・高齢期の重度の知的障害者が過去を振り返ることができる」「利用者を深く知ることができる」「ワークを見た支援員の利用者理解の意識に変化が生じる」ことが確認されている
参考・引用元
- 知的障害と認知症
- 日本知的障害者福祉協会令和4年度全国知的障害児・者施設・事業実態調査報告
- 国立重度知的障害者総合施設のぞみの園ニュースレター
- 40代からの認知症予防
- 日本語版NTG-EDSD(知的障害者用認知症チェックシート)
- 日本語版DSQIID(知的障害者用認知症判別尺度)
- 認知症がある知的障害者への支援
- 知的障害者の認知症の特徴と支援について
- NTGの歴史
- 第14回 薬剤性の認知機能障害について
まとめ
最後に、国立のぞみの園のニュースレターに認知症支援のポイントが記されていたのでご紹介します。
- 知的障害があっても認知症になる。その症状や変化の様子は多種多様
- 変化に気付く時は、症状が進行している場合が多い。また気づきから診断に至るまで時間がかかる(甲状腺機能障害やうつ病と類似)。その間にしっかり認知機能の低下に配慮した支援を。
- 診断には、医師との丁寧な情報交換が欠かせない。また元気で活発な頃の記録が大切。
- 一定の年齢になったら定期的な検診・チェックを(ベースライン30歳から)
- 環境の変化に配慮する(変化は慎重にVS落ち着ける環境に変える)
- 認知症であっても、個々の状態にあわせた支援が大切。
ただし、変化が急激な場合もあり、変化に即対応することが求められる - 利用者の今の記録をきちんと残しておく
引用:国立のぞみの園ニュースレター39
次の40代からの認知症予防の本は、本当におすすめです。6人の認知症治療の専門医師の話が載っていて、親である私自身の認知症の予防の勉強になりました。kindleだと無料で読めます。